محتويات المقال
اسباب خشونة الركبة
هل تشعر بألم في ركبتك عند صعود السلم؟ هل تجد صعوبة في فرد ساقك بالكامل بعد الجلوس لفترة طويلة؟ قد تكون هذه الأصوات والآلام المزعجة أكثر من مجرد إرهاق عابر، بل قد تكون مؤشرات أولية لحالة شائعة جدًا تُعرف بخشونة الركبة. إن فهم اسباب خشونة الركبة هو الخطوة الأولى والأكثر أهمية نحو استعادة حركتك وحيويتك. في هذا المقال الشامل، سنغوص معًا في أعماق هذا الموضوع، ليس فقط كأطباء يشرحون حالة مرضية، بل كأصدقاء يشاركونكم رحلة المعرفة، لنكتشف كل التفاصيل المتعلقة بخشونة الركبة، بدءًا من تعريفها المبسط، مرورًا بالأعراض التي يجب الانتباه إليها، وصولًا إلى استعراض شامل للأسباب الكامنة وراءها، وكيفية التشخيص الدقيق، واستكشاف كافة خيارات العلاج المتاحة، من أبسط التغييرات في نمط الحياة إلى أحدث التدخلات الطبية. هدفنا أن نقدم لك دليلاً متكاملاً وموثوقًا يمكنك الاعتماد عليه لفهم حالتك والتعامل معها بفعالية.
الخلاصة السريعة
- السبب الرئيسي لخشونة الركبة هو تآكل الغضروف الذي يغطي نهايات العظام، مما يؤدي إلى احتكاكها ببعضها والشعور بالألم.
- الأعراض الأكثر شيوعًا تشمل الألم عند الحركة، تيبس المفصل صباحًا، سماع صوت طقطقة، وتورم الركبة أحيانًا.
- من أبرز اسباب خشونة الركبة التقدم في العمر، زيادة الوزن، الإصابات السابقة، والعوامل الوراثية.
- إهمال الحالة قد يؤدي إلى تفاقم الألم، تشوه المفصل، وصعوبة شديدة في الحركة، مما يؤثر على جودة الحياة.
للتفاصيل العملية التي تهمك في التشخيص الدقيق، وطرق العلاج المختلفة، ونصائح الوقاية الفعالة، تابع القراءة في الأقسام التالية.
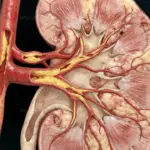
ما هي خشونة الركبة؟
خشونة الركبة، أو ما يُعرف علميًا بالتهاب المفاصل التنكسي في الركبة، هي حالة تحدث تدريجيًا وتؤثر على ملايين الأشخاص حول العالم. لفهمها ببساطة، تخيل مفصل الركبة كأنه مفصل ميكانيكي معقد يحتاج إلى تزييت وحماية ليعمل بسلاسة. هذه الحماية تأتي من طبقة ناعمة ومرنة تسمى الغضروف، والتي تغطي أطراف العظام داخل المفصل. مع مرور الوقت أو نتيجة لعوامل معينة، يبدأ هذا الغضروف في التآكل والتحلل، مما يجعله أرق وأكثر خشونة. هذا التآكل هو جوهر ما نقصده بخشونة الركبة.
تعريف خشونة الركبة طبيًا
طبيًا، تُعرّف خشونة الركبة بأنها مرض مفصلي تنكسي مزمن يتسم بتدهور تدريجي للغضروف المفصلي في الركبة. لا يقتصر الأمر على الغضروف فحسب، بل يمتد ليؤثر على المفصل بأكمله، بما في ذلك العظام المجاورة للغضروف، والأربطة، والغشاء الزلالي الذي يفرز السائل لتزييت المفصل. ينتج عن هذا التدهور سلسلة من التغيرات، مثل نمو نتوءات عظمية على هوامش المفصل (تُعرف بالعظميات)، وتغيرات في تركيب السائل الزلالي، والتهاب الغشاء المبطن للمفصل. كل هذه العوامل مجتمعة تسبب الألم، والتيبس، وفقدان وظيفة المفصل تدريجيًا.
كيف تحدث خشونة الركبة داخل المفصل؟
لفهم الآلية بشكل أعمق، يمكننا تقسيم العملية إلى عدة مراحل:
- المرحلة الأولى (تغيرات بيوكيميائية): في البداية، تحدث تغيرات في تركيبة الغضروف على المستوى الجزيئي. تقل قدرة خلايا الغضروف على إصلاح الأضرار الطفيفة، وتتغير نسبة البروتينات والماء داخل نسيج الغضروف، مما يجعله أقل مرونة وقدرة على امتصاص الصدمات.
- المرحلة الثانية (تآكل الغضروف): مع استمرار الضغط والإجهاد، يبدأ سطح الغضروف الأملس في التشقق والتآكل. في البداية تكون هذه التشققات سطحية، ولكن مع الوقت تصبح أعمق، وقد تصل إلى العظم الموجود تحت الغضروف.
- المرحلة الثالثة (رد فعل العظم): عندما يفقد الغضروف قدرته على حماية العظم، يبدأ العظم نفسه في التغير. يزداد سمكًا وكثافة في محاولة لتعويض فقدان الحماية، كما تنمو نتوءات عظمية حول حواف المفصل، وهي محاولة من الجسم لتثبيت المفصل غير المستقر، ولكنها غالبًا ما تزيد من الألم وتحد من الحركة.
- المرحلة الرابعة (الالتهاب): تتناثر قطع صغيرة من الغضروف المتآكل داخل المفصل، مما يثير استجابة التهابية من الغشاء الزلالي. هذا الالتهاب يسبب إفراز مواد كيميائية تزيد من تكسير الغضروف وتسبب التورم والألم، مما يخلق حلقة مفرغة من التآكل والالتهاب.
الفرق بين خشونة الركبة المبكرة والمتقدمة
يختلف تأثير خشونة الركبة بشكل كبير حسب مرحلتها:
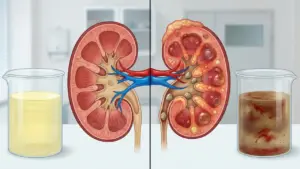
- خشونة الركبة المبكرة (الدرجة 1 و 2): في هذه المرحلة، يكون تآكل الغضروف طفيفًا. قد يشعر الشخص بألم متقطع، خاصة بعد مجهود بدني كبير مثل الجري لمسافات طويلة أو الوقوف لساعات. قد يكون هناك شعور بالتيبس بعد فترات من عدم الحركة، لكنه يزول بسرعة مع بدء النشاط. في صور الأشعة، قد تظهر تغيرات طفيفة جدًا أو لا تظهر على الإطلاق.
- خشونة الركبة المتقدمة (الدرجة 3 و 4): هنا يكون تآكل الغضروف كبيرًا، وقد يصل إلى مرحلة الاحتكاك المباشر بين العظام “عظم على عظم”. يصبح الألم أكثر شدة واستمرارية، وقد يظهر حتى في أوقات الراحة أو يوقظ الشخص من نومه. يزداد التيبس وصعوبة الحركة بشكل ملحوظ، وقد يلاحظ الشخص تغيرًا في شكل الركبة أو تقوسًا في الساق. تكون التغيرات واضحة جدًا في صور الأشعة، حيث يظهر تضيق كبير في المسافة بين عظام المفصل ووجود نتوءات عظمية واضحة.
أعراض خشونة الركبة
تتطور أعراض خشونة الركبة ببطء وتزداد سوءًا مع مرور الوقت. من المهم التعرف على هذه الأعراض مبكرًا للبدء في اتخاذ الإجراءات اللازمة. تشمل الأعراض الرئيسية ما يلي:
ألم الركبة أثناء الحركة أو الراحة
الألم هو العرض الأكثر شيوعًا وإزعاجًا لخشونة الركبة. في البداية، يكون الألم مرتبطًا بالحركة، مثل:
- ألم عند المشي: خاصة عند بدء المشي بعد الجلوس.
- ألم عند صعود ونزول السلالم: يعتبر نزول السلالم أكثر إيلامًا عادةً.
- ألم عند الوقوف لفترات طويلة: يزداد الضغط على المفصل المتأثر.
مع تقدم الحالة، يمكن أن يصبح الألم مستمرًا، ويحدث حتى أثناء الراحة أو في الليل، مما يؤثر بشكل كبير على جودة النوم والحياة اليومية.
تيبس المفصل خاصة في الصباح
يعاني الكثير من المرضى من تيبس في مفصل الركبة، ويكون هذا التيبس أكثر وضوحًا في الصباح عند الاستيقاظ من النوم، أو بعد الجلوس لفترات طويلة (مثل مشاهدة التلفاز أو العمل على المكتب). عادةً ما يستمر هذا التيبس الصباحي لمدة تقل عن 30 دقيقة، ويتحسن تدريجيًا مع الحركة الخفيفة وبدء النشاط اليومي. يرجع سبب هذا التيبس إلى تجمع السوائل الالتهابية في المفصل أثناء فترة الخمول.
صوت طقطقة أو فرقعة عند ثني الركبة
يلاحظ العديد من الأشخاص المصابين بخشونة الركبة سماع أو الشعور بصوت “طقطقة” أو “فرقعة” أو “طحن” عند تحريك المفصل، خاصة عند ثني الركبة أو فردها. يُعرف هذا الصوت طبيًا باسم “الفرقعة المفصلية”. يحدث هذا الصوت بسبب احتكاك الأسطح الخشنة للغضروف المتآكل ببعضها البعض، أو بسبب حركة الأوتار والأربطة فوق النتوءات العظمية التي تتكون حول المفصل.
تورم أو التهاب حول مفصل الركبة
قد يحدث تورم خفيف إلى متوسط في مفصل الركبة، ويعرف أيضًا باسم “انصباب المفصل” أو “ماء على الركبة”. يحدث هذا التورم نتيجة لتهيج الغشاء الزلالي المبطن للمفصل، مما يؤدي إلى زيادة إفراز السائل الزلالي كرد فعل التهابي. يكون التورم أكثر وضوحًا بعد فترات من النشاط الزائد، وقد يصاحبه شعور بالدفء في المنطقة المحيطة بالركبة.
صعوبة المشي أو صعود السلالم
مع تفاقم اسباب خشونة الركبة وتدهور حالة المفصل، تبدأ الأنشطة اليومية البسيطة في أن تصبح تحديًا. يجد المريض صعوبة متزايدة في:
- المشي لمسافات طويلة: قد يحتاج إلى التوقف للراحة بشكل متكرر.
- صعود ونزول السلالم: يصبح نشاطًا مؤلمًا وشاقًا.
- النهوض من الكرسي أو الخروج من السيارة: يتطلب مجهودًا أكبر وقد يحتاج المريض إلى الاستناد على شيء ما.
- ارتداء الجوارب والأحذية: يصبح ثني الركبة بالكامل صعبًا ومؤلمًا.
| درجة الخشونة | الأعراض الشائعة | الوصف |
|---|---|---|
| الدرجة الأولى (بسيطة) | ألم خفيف ومتقطع | يظهر الألم بعد الأنشطة المجهدة (مثل الجري)، ولا يؤثر على الحياة اليومية. قد لا تظهر الأشعة أي تغير. |
| الدرجة الثانية (خفيفة) | ألم عند الحركة، تيبس صباحي خفيف | يزداد الألم عند ثني الركبة أو صعود السلالم. يبدأ التيبس بعد الجلوس طويلاً. قد تظهر نتوءات عظمية صغيرة في الأشعة. |
| الدرجة الثالثة (متوسطة) | ألم متكرر، تورم، صوت طقطقة واضح | يصبح الألم أكثر تواترًا وشدة. قد يحدث تورم بعد الحركة. صوت الطقطقة مسموع. تظهر الأشعة تضيقًا واضحًا في المسافة المفصلية. |
| الدرجة الرابعة (شديدة) | ألم شديد ومستمر، صعوبة كبيرة في الحركة | الألم موجود حتى في الراحة. حركة المفصل محدودة جدًا. قد يظهر تشوه في شكل الركبة. تظهر الأشعة احتكاكًا مباشرًا بين العظام. |
اسباب خشونة الركبة وعوامل الخطر
لا يوجد سبب واحد ومباشر يؤدي إلى خشونة الركبة، بل هي نتيجة لتفاعل معقد بين عدة عوامل تزيد من احتمالية الإصابة وتسرّع من تآكل الغضروف. فهم هذه العوامل يساعد بشكل كبير في الوقاية وتحديد الخطة العلاجية المناسبة. يمكن تقسيم اسباب خشونة الركبة إلى عوامل لا يمكن تغييرها وعوامل يمكن التحكم فيها.
التقدم في العمر
يعتبر العمر هو أقوى عامل خطر مرتبط بخشونة الركبة. مع تقدمنا في السن، تحدث تغيرات طبيعية في الجسم تؤثر على صحة المفاصل:
- ضعف قدرة الغضروف على التجدد: تقل قدرة الخلايا الغضروفية على إصلاح نفسها وتكوين غضروف جديد.
- تغير في تركيبة الغضروف: تقل نسبة الماء والبروتينات التي تمنح الغضروف مرونته، مما يجعله أكثر هشاشة وعرضة للتلف.
- ضعف العضلات: تميل العضلات المحيطة بالركبة إلى الضعف مع التقدم في العمر، مما يقلل من دعمها للمفصل ويزيد العبء عليه.
لهذا السبب، تزداد نسبة الإصابة بخشونة الركبة بشكل كبير بعد سن الخمسين.
زيادة الوزن والضغط على المفصل
تعد السمنة وزيادة الوزن من أهم اسباب خشونة الركبة التي يمكن التحكم فيها. كل كيلوجرام إضافي في وزن الجسم يضع ضغطًا يعادل 4 إلى 6 كيلوجرامات على مفصل الركبة عند المشي. هذا الضغط الهائل والمستمر يؤدي إلى:
- إجهاد ميكانيكي: يسرّع من تآكل الغضروف بشكل مباشر.
- تأثير كيميائي: الخلايا الدهنية ليست مجرد مخازن للطاقة، بل هي نشطة بيولوجيًا وتفرز مواد التهابية (تسمى السيتوكينات) تنتشر في الجسم وتساهم في تدهور الغضروف والتهاب المفاصل في جميع أنحاء الجسم، وليس فقط في المفاصل التي تحمل الوزن.
ضعف العضلات المحيطة بالركبة
تلعب العضلات المحيطة بالركبة، خاصة العضلة رباعية الرؤوس في مقدمة الفخذ، دورًا حيويًا في امتصاص الصدمات وتثبيت المفصل. عندما تكون هذه العضلات ضعيفة، يفشل المفصل في تحمل الصدمات بفعالية، وينتقل العبء الأكبر إلى الغضروف والعظام، مما يزيد من سرعة تآكله. ضعف العضلات قد يكون نتيجة لقلة النشاط البدني، أو بسبب الألم نفسه الذي يمنع المريض من استخدام العضلة، مما يخلق حلقة مفرغة من الضعف والألم.
الإصابات السابقة أو الكسور
تعتبر الإصابات الكبيرة في الركبة، حتى لو حدثت في سن الشباب، من اسباب خشونة الركبة الرئيسية في المستقبل، وتعرف هذه الحالة بـ “التهاب المفاصل ما بعد الصدمة”. تشمل هذه الإصابات:
- تمزق الغضروف الهلالي: وهي الوسائد الهلالية الشكل التي تعمل كماص للصدمات بين عظمي الفخذ والساق.
- قطع الرباط الصليبي الأمامي: يؤدي إلى عدم استقرار المفصل وزيادة الحركة غير الطبيعية فيه.
- الكسور داخل المفصل: الكسور التي تمتد إلى سطح المفصل قد تؤدي إلى عدم انتظام سطحه حتى بعد الشفاء، مما يسبب احتكاكًا غير طبيعي.
الاستخدام المفرط للركبة أو الأحمال الثقيلة
بعض المهن والأنشطة الرياضية التي تتطلب إجهادًا متكررًا ومستمرًا على مفصل الركبة يمكن أن تزيد من خطر الإصابة بالخشونة. من أمثلة ذلك:
- المهن: عمال البناء، المزارعون، وعمال تركيب الأرضيات الذين يقضون ساعات طويلة في وضع القرفصاء أو الركوع أو حمل أشياء ثقيلة.
- الرياضات: لاعبو كرة القدم، لاعبو كرة السلة، وعداءو المسافات الطويلة الذين يتعرضون لصدمات متكررة على الركبة.
المفتاح هنا هو التكرار والإجهاد العالي على مدى سنوات طويلة.
العوامل الوراثية والتاريخ العائلي
تلعب الجينات دورًا مهمًا في تحديد إستعداد الشخص للإصابة بخشونة الركبة. إذا كان أحد والديك أو كلاهما يعاني من خشونة المفاصل، فإن خطر إصابتك يزداد. يُعتقد أن الجينات تؤثر على:
- تركيبة الغضروف: بعض الأشخاص قد يرثون غضروفًا أضعف أو أقل متانة بطبيعته.
- شكل ومحاذاة المفاصل: يمكن أن تكون هناك عوامل وراثية تؤثر على شكل العظام ومحاذاة الساقين.
تشوهات المفاصل أو تقوس الساقين
أي انحراف عن المحاذاة الطبيعية للساق يمكن أن يؤدي إلى توزيع غير متساوٍ للوزن على مفصل الركبة، مما يضع ضغطًا مفرطًا على جزء معين من الغضروف ويسرّع من تآكله. الحالتان الأكثر شيوعًا هما:
- تقوس الساقين للداخل: يزيد الضغط على الجزء الخارجي من الركبة.
- تقوس الساقين للخارج: يزيد الضغط على الجزء الداخلي من الركبة، وهو الأكثر شيوعًا في حالات الخشونة.
بعض الأمراض مثل الروماتويد
بعض الحالات الطبية الأخرى يمكن أن تزيد من خطر الإصابة بخشونة الركبة أو تسرّع من تطورها. على سبيل المثال:
- التهاب المفاصل الروماتويدي: هو مرض مناعي ذاتي يسبب التهابًا مزمنًا في المفاصل. هذا الالتهاب المستمر يمكن أن يدمر الغضروف ويؤدي إلى نوع ثانوي من الخشونة.
- النقرس: تراكم بلورات حمض اليوريك في المفصل يمكن أن يسبب نوبات التهاب حادة تدمر الغضروف بمرور الوقت.
- اضطرابات التمثيل الغذائي: مثل داء ترسب الأصبغة الدموية (تراكم الحديد في الجسم) يمكن أن يؤدي إلى تلف المفاصل.
| عامل الخطر | التأثير على الركبة | هل يمكن التحكم به؟ |
|---|---|---|
| التقدم في العمر | ضعف قدرة الغضروف على التجدد | لا |
| زيادة الوزن | زيادة الضغط الميكانيكي والالتهاب | نعم (بشكل كبير) |
| الإصابات السابقة | تلف مباشر للغضروف أو عدم استقرار المفصل | يمكن الوقاية من بعضها |
| العوامل الوراثية | تأثير على جودة الغضروف وشكل المفصل | لا |
| ضعف العضلات | فقدان الدعم وامتصاص الصدمات | نعم (عبر التمارين) |
| إجهاد العمل والرياضة | تآكل نتيجة الاستخدام المفرط | يمكن تعديله |
| تشوهات المفاصل | توزيع غير متساوٍ للضغط | يمكن تعديله (أحيانًا بالجراحة) |
مضاعفات خشونة الركبة
عندما تُترك خشونة الركبة دون إدارة أو علاج فعال، يمكن أن تتطور الأعراض وتؤدي إلى مضاعفات خطيرة تؤثر بشكل عميق على استقلالية المريض وجودة حياته. فهم هذه المضاعفات المحتملة يبرز أهمية التدخل المبكر والالتزام بالخطة العلاجية.
تآكل الغضروف بشكل كامل
هذه هي النتيجة النهائية والأسوأ لعملية الخشونة. مع استمرار الاحتكاك والالتهاب، يمكن أن يتآكل الغضروف الواقي بالكامل في مناطق معينة من المفصل، مما يترك العظم مكشوفًا. هذا يؤدي إلى حالة مؤلمة للغاية تُعرف بـ “احتكاك عظم على عظم”. في هذه المرحلة، كل حركة في المفصل تسبب احتكاكًا مباشرًا بين نهايات العظام الخشنة، مما ينتج عنه ألم شديد وتقييد حاد في الحركة.
تشوه شكل المفصل
مع تفاقم المرض، يمكن أن يتغير المظهر الخارجي للركبة. يحدث هذا لعدة أسباب:
- تآكل غير متساوٍ: غالبًا ما يتآكل الغضروف بشكل أكبر في أحد جانبي المفصل (الداخلي أو الخارجي). هذا التآكل غير المتكافئ يؤدي إلى ميلان الساق وتقوسها، إما للخارج أو للداخل.
- النتوءات العظمية: يمكن أن تنمو النتوءات العظمية بشكل كبير حول المفصل، مما يجعله يبدو متضخمًا ومشوهًا.
- ضمور العضلات: الألم وقلة الاستخدام يؤديان إلى ضعف وضمور العضلات المحيطة بالركبة، خاصة عضلة الفخذ، مما يجعل الركبة تبدو أكثر بروزًا.
صعوبة الحركة وفقدان الاستقلالية
تعتبر هذه من أكثر المضاعفات تأثيرًا على حياة المريض. الألم الشديد، والتيبس، وعدم استقرار المفصل، وضعف العضلات، كلها عوامل تجعل الأنشطة اليومية البسيطة مهامًا شاقة. قد يجد المريض صعوبة بالغة في:
- الوقوف والمشي حتى لمسافات قصيرة.
- صعود ونزول الدرج، مما قد يجعله حبيسًا في طابق واحد من منزله.
- النهوض من السرير أو الكرسي دون مساعدة.
- القيام بالمهام المنزلية أو التسوق.
هذا الاعتماد المتزايد على الآخرين يمكن أن يؤدي إلى الشعور بالإحباط والعزلة وفقدان الثقة بالنفس.
آلام مزمنة تؤثر على جودة الحياة
الألم المرتبط بخشونة الركبة المتقدمة ليس مجرد إحساس جسدي، بل هو حالة مزمنة تؤثر على كل جوانب الحياة:
- اضطرابات النوم: الألم الليلي يمكن أن يمنع المريض من الحصول على نوم مريح، مما يؤدي إلى الإرهاق والتعب خلال النهار.
- التأثير النفسي: العيش مع ألم مستمر يمكن أن يسبب القلق والاكتئاب. قد يشعر المريض بأنه عبء على عائلته أو أنه فقد السيطرة على حياته.
- زيادة الوزن: صعوبة الحركة تقلل من النشاط البدني، مما قد يؤدي إلى زيادة الوزن، وهذا بدوره يزيد من الضغط على الركبة ويفاقم المشكلة، في حلقة مفرغة يصعب كسرها.
- مخاطر صحية أخرى: قلة الحركة تزيد من خطر الإصابة بأمراض أخرى مثل أمراض القلب والأوعية الدموية، السكري، والجلطات الدموية.
| المضاعفة | الوصف | درجة الخطورة والتأثير |
|---|---|---|
| تآكل الغضروف الكامل | احتكاك مباشر بين العظام داخل المفصل. | مرتفعة جدًا: يسبب ألمًا شديدًا ويستدعي غالبًا التدخل الجراحي. |
| تشوه المفصل (تقوس الساق) | انحراف محور الساق نتيجة تآكل غير متساوٍ للغضروف. | مرتفعة: يزيد من سوء توزيع الضغط ويسرّع التدهور، ويؤثر على طريقة المشي. |
| فقدان الاستقلالية | عدم القدرة على أداء المهام اليومية الأساسية دون مساعدة. | مرتفعة جدًا: يؤثر بشكل مباشر على الصحة النفسية والاجتماعية للمريض. |
| الألم المزمن | ألم مستمر يؤثر على النوم والحالة النفسية والنشاط العام. | مرتفعة: يقلل بشكل كبير من جودة الحياة الشاملة. |
| التهاب كيسي أو وتري | التهاب الأكياس الزلالية أو الأوتار المحيطة بالركبة بسبب الاحتكاك والضغط غير الطبيعي. | متوسطة: يضيف مصدرًا آخر للألم ويمكن علاجه غالبًا. |
تشخيص اسباب خشونة الركبة
يعتمد تشخيص خشونة الركبة على عملية متكاملة تبدأ بالاستماع الجيد لشكوى المريض وتنتهي بالفحوصات التصويرية لتأكيد التشخيص وتحديد درجة الإصابة. الهدف من التشخيص ليس فقط تأكيد وجود الخشونة، بل أيضًا فهم اسباب خشونة الركبة لدى المريض وتحديد مدى الضرر لاتخاذ القرار العلاجي الأنسب.
الفحص السريري وتقييم حركة المفصل
هذه هي الخطوة الأولى والأكثر أهمية. سيقوم الطبيب بما يلي:
- أخذ التاريخ المرضي: سيسألك الطبيب أسئلة مفصلة حول طبيعة الألم (متى بدأ؟ أين يتركز؟ ما الذي يزيده وما الذي يخففه؟)، ووجود تيبس، أو تورم، أو أصوات في الركبة. سيسأل أيضًا عن أي إصابات سابقة، وتاريخ عائلي للمرض، طبيعة عملك، ونشاطك البدني.
- الفحص بالنظر: سيقوم الطبيب بفحص ركبتيك ومقارنتهما ببعضهما البعض، باحثًا عن أي تورم، احمرار، تشوهات في شكل المفصل، تقوس في الساقين، أو ضمور في عضلات الفخذ.
- الفحص باللمس (الجس): سيقوم الطبيب بالضغط بلطف على مناطق مختلفة حول الركبة لتحديد أماكن الألم بدقة، وتقييم وجود أي تورم أو دفء في المفصل.
- تقييم مدى الحركة: سيطلب منك الطبيب ثني وفرد ركبتك بالكامل (مدى الحركة النشط)، ثم سيقوم هو بتحريكها بلطف لتقييم المدى الذي يمكن أن تصل إليه (مدى الحركة السلبي). سيلاحظ الطبيب أي قيود في الحركة أو ألم يظهر أثناء ذلك. كما سيستمع إلى أي أصوات “فرقعة” أو “طحن” أثناء الحركة.
- تقييم استقرار المفصل: سيجري الطبيب اختبارات خاصة لتقييم حالة الأربطة (مثل الرباط الصليبي والأربطة الجانبية) للتأكد من عدم وجود عدم استقرار مصاحب للخشونة.
- تقييم طريقة المشي: سيطلب منك الطبيب المشي لبضعة أمتار لمراقبة طريقة مشيتك وتحديد ما إذا كان هناك أي عرج أو تغيير في نمط المشي.
الأشعة السينية لتحديد درجة التآكل
تعتبر الأشعة السينية (أو أشعة إكس) الفحص الأساسي والمهم لتأكيد تشخيص خشونة الركبة وتحديد درجتها. عادةً ما يتم تصوير الركبة من الأمام ومن الجانب، وأحيانًا في وضعية الوقوف لتحميل الوزن على المفصل، مما يعطي صورة أوضح عن حالة الغضروف. يمكن للأشعة السينية أن تظهر العلامات الأربع الرئيسية للخشونة:
- تضيق المسافة المفصلية: وهو أهم مؤشر. حيث يظهر الغضروف شفافًا في الأشعة، فإن تآكله يؤدي إلى اقتراب عظم الفخذ من عظم الساق، مما يظهر كمسافة أضيق بينهما.
- النتوءات العظمية: تظهر كزوائد عظمية حادة على حواف المفصل.
- تصلب العظم تحت الغضروفي: يظهر العظم الموجود أسفل الغضروف المتآكل أكثر بياضًا وكثافة.
- التكيسات العظمية: قد تظهر فراغات صغيرة أو أكياس مملوءة بالسوائل في العظم تحت الغضروف.
الرنين المغناطيسي عند الاشتباه في إصابات إضافية
لا يُستخدم التصوير بالرنين المغناطيسي بشكل روتيني لتشخيص خشونة الركبة الأولية، فالأشعة السينية والفحص السريري كافيان في معظم الحالات. ومع ذلك، قد يطلب الطبيب إجراء رنين مغناطيسي في حالات معينة، مثل:
- عندما لا تتطابق الأعراض مع صور الأشعة: على سبيل المثال، مريض يعاني من ألم شديد وأعراض ميكانيكية (مثل انغلاق الركبة) ولكن الأشعة السينية تظهر تغيرات طفيفة.
- الاشتباه في وجود تمزق في الغضروف الهلالي أو الأربطة: الرنين المغناطيسي هو الأفضل لتصوير الأنسجة الرخوة مثل الغضاريف والأربطة والأوتار.
- التخطيط للجراحة: قد يستخدم الجراح الرنين المغناطيسي للحصول على صورة تفصيلية للمفصل قبل إجراء عملية جراحية معقدة.
- الكشف المبكر جدًا: يمكن للرنين المغناطيسي اكتشاف التغيرات المبكرة في الغضروف قبل أن تصبح مرئية في الأشعة السينية.
متى تصبح الجراحة خيارًا ضروريًا؟
الجراحة هي الملاذ الأخير في علاج خشونة الركبة، ويتم اللجوء إليها بعد فشل جميع أشكال العلاج التحفظي (مثل الأدوية والعلاج الطبيعي وتغيير نمط الحياة) في السيطرة على الأعراض. يصبح القرار بالجراحة ضروريًا عندما:
- يكون الألم شديدًا ومستمرًا، ويؤثر على النوم والراحة.
- تتأثر جودة حياة المريض بشكل كبير، ويفقد القدرة على أداء مهامه اليومية الأساسية.
- يصبح المريض غير قادر على المشي لمسافات معقولة دون ألم شديد.
- تُظهر الأشعة السينية تآكلًا شديدًا (الدرجة الرابعة) مع احتكاك “عظم على عظم”.
القرار بإجراء الجراحة هو قرار مشترك بين المريض والطبيب، يتم اتخاذه بعد مناقشة الفوائد والمخاطر والتوقعات بشكل كامل.
| طريقة التشخيص | ماذا تكشف؟ | دقة الفحص | متى يُستخدم؟ |
|---|---|---|---|
| الفحص السريري | الألم، التورم، مدى الحركة، استقرار المفصل، طريقة المشي. | أساسي ومهم جدًا | في كل الحالات كخطوة أولى. |
| الأشعة السينية | تضيق المسافة المفصلية، النتوءات العظمية، تغيرات العظم. | ممتازة لتأكيد التشخيص وتحديد الدرجة. | الفحص التصويري القياسي لخشونة الركبة. |
| الرنين المغناطيسي | تفاصيل دقيقة للغضروف، الغضروف الهلالي، الأربطة، الأوتار، العظم. | عالية جدًا للأنسجة الرخوة. | عندما تكون الأعراض غير متناسبة مع الأشعة، أو للشك في إصابات أخرى. |
| تحاليل الدم | مؤشرات الالتهاب، عوامل الروماتويد. | ليست لتشخيص الخشونة، بل لاستبعاد أمراض أخرى. | عند الاشتباه في وجود التهاب مفاصل التهابي (مثل الروماتويد) أو عدوى. |
خشونة الركبة عند فئات معينة
على الرغم من أن خشونة الركبة ترتبط غالبًا بالتقدم في العمر، إلا أنها يمكن أن تؤثر على مختلف الفئات العمرية والجنسية بطرق مختلفة. تختلف اسباب خشونة الركبة والأعراض وحتى خيارات العلاج باختلاف كل فئة.
خشونة الركبة عند الرجال
يميل الرجال إلى تطوير خشونة الركبة في سن مبكرة نسبيًا (قبل سن 45-50) مقارنة بالنساء. غالبًا ما يكون السبب مرتبطًا بالإصابات الرياضية أو المهنية التي تحدث في فترة الشباب. قد يؤدي تمزق الرباط الصليبي أو الغضروف الهلالي الذي لم يعالج بشكل صحيح إلى عدم استقرار مزمن في المفصل، مما يمهد الطريق لظهور الخشونة المبكرة. يميل الرجال أيضًا إلى تجاهل الأعراض الأولية والاستمرار في ممارسة الأنشطة المجهدة، مما قد يسرّع من تدهور المفصل. العلاج يركز على تقوية العضلات وتجنب الأنشطة عالية التأثير.
خشونة الركبة عند النساء
النساء، خاصة بعد سن الخمسين، أكثر عرضة للإصابة بخشونة الركبة من الرجال. هناك عدة عوامل تساهم في ذلك:
- التغيرات الهرمونية: انخفاض مستويات هرمون الاستروجين بعد انقطاع الطمث يُعتقد أنه يلعب دورًا في صحة الغضروف والعظام، مما يجعل المفاصل أكثر عرضة للتلف.
- بنية الجسم: تمتلك النساء عادةً حوضًا أعرض، مما يؤدي إلى زاوية مختلفة لعظام الفخذ، وهذا قد يضع ضغطًا إضافيًا على مفصل الركبة.
- ضعف العضلات: تميل النساء إلى أن تكون لديهن كتلة عضلية أقل بشكل عام، خاصة في عضلة الفخذ، مما يقلل من دعم المفصل.
أسباب خشونة الركبة عند النساء غالبًا ما تكون متعددة العوامل، وتشمل الهرمونات، والوزن، والوراثة. يركز العلاج بشكل كبير على التحكم في الوزن وتمارين التقوية الموجهة.
خشونة الركبة أثناء الحمل
على الرغم من أنها ليست “خشونة” بالمعنى التنكسي الحقيقي، إلا أن العديد من النساء الحوامل يعانين من آلام في الركبة تشبه أعراض الخشونة. الأسباب الرئيسية هي:
- زيادة الوزن: الزيادة السريعة في الوزن خلال فترة قصيرة تضع ضغطًا كبيرًا ومفاجئًا على مفاصل الركبة.
- تغير مركز الثقل: مع نمو البطن، يتغير مركز ثقل الجسم، مما يؤثر على طريقة المشي ويزيد العبء على الركبتين.
- هرمون الريلاكسين: يفرز الجسم هذا الهرمون لزيادة مرونة أربطة الحوض استعدادًا للولادة، ولكنه يؤثر على جميع أربطة الجسم، بما في ذلك أربطة الركبة، مما يجعلها أكثر ارتخاءً وأقل استقرارًا.
عادة ما تكون هذه الأعراض مؤقتة وتختفي بعد الولادة. العلاج يركز على الراحة، استخدام الكمادات الباردة، وارتداء أحذية داعمة.
خشونة الركبة عند الأطفال
خشونة الركبة التنكسية نادرة جدًا عند الأطفال. عندما يعاني طفل من ألم مزمن في الركبة، يجب البحث عن أسباب أخرى أكثر شيوعًا في هذه الفئة العمرية، مثل:
- مرض أوزغود شلاتر: وهو التهاب في منطقة اتصال وتر الرضفة بعظمة الساق، ويحدث غالبًا عند الأطفال الرياضيين في مرحلة النمو.
- التهاب المفاصل اليفعي مجهول السبب: وهو مرض مناعي يسبب التهابًا مزمنًا في المفاصل.
- الإصابات: الكسور أو إصابات الأربطة.
إذا حدثت خشونة حقيقية (تلف الغضروف)، فغالبًا ما تكون ثانوية لإصابة خطيرة، أو عيب خلقي في المفصل، أو مرض التهابي مزمن. يتطلب التشخيص والعلاج فريقًا طبيًا متخصصًا.
خشونة الركبة عند الرضع
لا تحدث خشونة الركبة التنكسية عند الرضع. أي مشاكل في الركبة في هذا العمر تكون مرتبطة بعيوب خلقية في نمو العظام أو المفاصل، أو حالات طبية نادرة. يجب تقييم أي تورم أو ألم أو صعوبة في تحريك الساق لدى الرضيع من قبل طبيب أطفال متخصص على الفور.
خشونة الركبة عند كبار السن
هذه هي الفئة الأكثر تأثرًا بخشونة الركبة. هنا، تتضافر جميع اسباب خشونة الركبة المحتملة: التآكل الطبيعي المرتبط بالعمر، وضعف العضلات، وزيادة الوزن المحتملة، وتأثير الإصابات القديمة. التحدي في علاج كبار السن يكمن في وجود أمراض أخرى مصاحبة (مثل أمراض القلب والسكري) قد تحد من خيارات العلاج الدوائي أو الجراحي. الخطة العلاجية تركز بشكل أساسي على:
- إدارة الألم: باستخدام الأدوية الأكثر أمانًا لهذه الفئة.
- الحفاظ على الحركة: من خلال العلاج الطبيعي والتمارين الخفيفة مثل السباحة والمشي.
- استخدام الأدوات المساعدة: مثل العكاز أو المشاية لتحسين الأمان وتقليل خطر السقوط.
- الجراحة (تبديل المفصل): تظل خيارًا فعالًا جدًا لتحسين جودة الحياة عندما تفشل العلاجات الأخرى، حتى في الأعمار المتقدمة، بعد تقييم دقيق للحالة الصحية العامة للمريض.
| الفئة | الأسباب والأعراض المميزة | اعتبارات العلاج |
|---|---|---|
| الرجال | غالبًا ما تكون مرتبطة بإصابات رياضية أو مهنية سابقة، وقد تظهر في سن مبكرة. | التركيز على إعادة التأهيل بعد الإصابات، وتقوية العضلات، وتعديل الأنشطة. |
| النساء | أكثر شيوعًا بعد سن الخمسين، وترتبط بالتغيرات الهرمونية وبنية الجسم. | التحكم في الوزن، تمارين التقوية، وتقييم صحة العظام (هشاشة العظام). |
| الحامل | ألم مؤقت بسبب زيادة الوزن، تغير مركز الثقل، وتأثير هرمون الريلاكسين. | علاجات تحفظية ومؤقتة (راحة، كمادات، دعم). تختفي الأعراض عادة بعد الولادة. |
| الأطفال | نادرة جدًا، وغالبًا ما تكون ثانوية لإصابة خطيرة أو مرض التهابي. يجب استبعاد أسباب أخرى. | يتطلب تشخيصًا وعلاجًا من قبل فريق طبي متخصص في أمراض الأطفال. |
| كبار السن | نتيجة تراكمية لعوامل متعددة. التحدي هو وجود أمراض مزمنة أخرى. | خطة علاج شاملة تركز على إدارة الألم، الحفاظ على الوظيفة، والأمان، مع تقييم دقيق لمخاطر العلاج. |
علاج خشونة الركبة حسب السبب ودرجة الإصابة
لا يوجد “علاج سحري” واحد يقضي على خشونة الركبة نهائيًا، لأن الغضروف المتآكل لا يتجدد بسهولة. بدلاً من ذلك، يهدف العلاج إلى تحقيق عدة أهداف رئيسية: تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة الحياة. تعتمد خطة العلاج بشكل كبير على درجة الخشونة، الأعراض، عمر المريض، ومستوى نشاطه. عادةً ما تبدأ الخطة بالعلاجات الأبسط والأقل توغلاً.
العلاج التحفظي وتعديل نمط الحياة
هذه هي حجر الزاوية في إدارة خشونة الركبة، خاصة في المراحل المبكرة والمتوسطة. وتشمل:
- إنقاص الوزن: هو التدخل الأكثر فعالية على الإطلاق. كل كيلوجرام تفقده يقلل الضغط على ركبتك بمقدار 4-6 كيلوجرامات. إنقاص حتى 5-10% من وزن الجسم يمكن أن يقلل الألم بشكل كبير ويحسن الحركة.
- تجنب الأنشطة المجهدة: تقليل الأنشطة التي تضع ضغطًا كبيرًا على الركبة مثل الجري على الأسطح الصلبة، القفز، والرياضات التي تتطلب تغيير اتجاه مفاجئ. يمكن استبدالها بأنشطة منخفضة التأثير.
- التحول إلى الأنشطة منخفضة التأثير: مثل السباحة، التمارين في الماء، ركوب الدراجات الثابتة، والمشي على أسطح مستوية. هذه الأنشطة تقوي العضلات وتحسن اللياقة دون إجهاد المفصل.
- استخدام الأدوات المساعدة: في الحالات المتقدمة، يمكن أن يساعد استخدام عكاز (في اليد المقابلة للركبة المصابة) أو مشاية في تقليل الحمل على المفصل وتحسين التوازن والأمان.
- الأحذية المناسبة: ارتداء أحذية مريحة وداعمة مع نعل يمتص الصدمات يمكن أن يقلل من الضغط على الركبة.
العلاج الدوائي لتخفيف الألم والالتهاب
تُستخدم الأدوية للمساعدة في السيطرة على الألم والالتهاب، ولكنها لا تعالج السبب الأساسي للخشونة.
- مسكنات الألم البسيطة: مثل الباراسيتامول، غالبًا ما تكون الخط الأول للعلاج للألم الخفيف إلى المتوسط.
- الأدوية الموضعية: الكريمات والمواد الهلامية التي تحتوي على مضادات الالتهاب غير الستيرويدية يمكن أن تكون فعالة للألم السطحي مع آثار جانبية جهازية أقل.
- مضادات الالتهاب غير الستيرويدية الفموية: مثل الإيبوبروفين والنابروكسين، وهي فعالة جدًا في تخفيف الألم والالتهاب. ومع ذلك، يجب استخدامها بأقل جرعة فعالة ولأقصر فترة ممكنة بسبب آثارها الجانبية المحتملة على المعدة والكلى والقلب، خاصة عند كبار السن.
- المكملات الغذائية: مثل الجلوكوزامين والكوندرويتين، لا تزال فعاليتها موضع جدل. بعض الدراسات تظهر فائدة في تخفيف الألم لدى بعض المرضى، بينما لا تظهر دراسات أخرى أي تأثير. يجب استشارة الطبيب قبل تناولها.
العلاج الطبيعي وتقوية العضلات
يلعب العلاج الطبيعي دورًا حيويًا في إدارة خشونة الركبة في جميع المراحل. يقوم أخصائي العلاج الطبيعي بتصميم برنامج مخصص يهدف إلى:
- تقوية العضلات: التركيز على تقوية العضلة رباعية الرؤوس في الفخذ، وأوتار الركبة، وعضلات الورك. العضلات القوية تعمل كماص للصدمات وتحسن استقرار المفصل.
- تحسين مدى الحركة: تمارين الإطالة تساعد في الحفاظ على مرونة المفصل وتقليل التيبس.
- تدريب التوازن: لتحسين استقرار المشي وتقليل خطر السقوط.
- العلاج اليدوي: قد يستخدم المعالج تقنيات يدوية لتحريك المفصل والأنسجة الرخوة لتحسين الحركة وتقليل الألم.
- استخدام الوسائل العلاجية: مثل العلاج بالحرارة (لتخفيف التيبس) أو العلاج بالبرودة (لتقليل التورم والالتهاب الحاد).
الحقن داخل المفصل
عندما لا تكون الأدوية الفموية كافية أو غير مناسبة، يمكن أن تكون الحقن داخل المفصل خيارًا فعالًا لتخفيف الأعراض بشكل مؤقت.
- حقن الكورتيزون: وهي حقن تحتوي على مضاد التهاب قوي. توفر تخفيفًا سريعًا للألم والالتهاب، خاصة في حالات التورم الشديد. تأثيرها يستمر من بضعة أسابيع إلى بضعة أشهر. لا ينصح بتكرارها بشكل مفرط (أكثر من 3-4 مرات في السنة في نفس المفصل) لأنها قد تضعف الغضروف على المدى الطويل.
- حقن حمض الهيالورونيك (التزييت): يهدف هذا النوع من الحقن إلى تعويض السائل الزلالي الطبيعي في المفصل، الذي يكون أقل لزوجة وجودة في حالات الخشونة. يمكن أن يوفر تخفيفًا للألم وتحسينًا في الحركة يستمر لعدة أشهر. عادة ما تكون النتائج أفضل في الحالات الخفيفة إلى المتوسطة.
- حقن البلازما الغنية بالصفائح الدموية: يتم سحب عينة من دم المريض، ومعالجتها لتركيز الصفائح الدموية وعوامل النمو، ثم إعادة حقنها في الركبة. يُعتقد أن هذه العوامل تحفز الشفاء وتقلل الالتهاب. لا يزال هذا العلاج يعتبر تجريبيًا إلى حد ما، ونتائجه متفاوتة.
التدخل الجراحي في الحالات المتقدمة
عندما تصل الخشونة إلى مرحلة متقدمة وتفشل جميع العلاجات الأخرى، تصبح الجراحة هي الحل الأفضل لاستعادة جودة الحياة.
- تنظير المفصل: إجراء يتم من خلال ثقوب صغيرة لإدخال كاميرا وأدوات دقيقة “لتنظيف” المفصل وإزالة الأجسام الحرة أو إصلاح تمزق بسيط في الغضروف الهلالي. دوره في علاج الخشونة نفسها محدود جدًا ومثير للجدل، وقد يكون مفيدًا فقط في حالات الأعراض الميكانيكية مثل انغلاق الركبة.
- قطع العظم: جراحة تهدف إلى تعديل محور الساق عن طريق قطع العظم وإعادة تثبيته في وضعية أفضل. تُجرى للمرضى الأصغر سنًا والنشطين الذين يعانون من خشونة في جانب واحد فقط من الركبة نتيجة تقوس الساق. الهدف هو نقل الوزن من الجزء المتآكل إلى الجزء السليم من المفصل، مما يخفف الألم ويؤخر الحاجة إلى تبديل المفصل لسنوات.
- استبدال مفصل الركبة (الكلي أو الجزئي): هو الإجراء الجراحي الأكثر نجاحًا وفعالية للخشونة المتقدمة. يتم فيه إزالة أسطح المفصل المتآمرة واستبدالها بمكونات معدنية وبلاستيكية. يمكن أن يكون الاستبدال كليًا (يشمل المفصل بأكمله) أو جزئيًا (يستبدل فقط الجزء المتضرر من المفصل). توفر هذه الجراحة تخفيفًا كبيرًا للألم واستعادة ملحوظة للوظيفة.
علاج خشونة الركبة للفئات الخاصة (الحامل – الطفل – كبار السن)
- الحامل: يقتصر العلاج على الوسائل الآمنة مثل الراحة، الكمادات، تمارين العلاج الطبيعي الخفيفة، وتجنب الأدوية قدر الإمكان.
- الطفل: العلاج يعتمد كليًا على السبب الأساسي (إصابة، مرض التهابي)، ويتطلب متابعة دقيقة من قبل فريق متعدد التخصصات.
- كبار السن: الأولوية للأمان. يتم تفضيل العلاجات التحفظية والأدوية الموضعية. عند الحاجة للجراحة، يتم إجراء تقييم شامل للمخاطر والفوائد.
| طريقة العلاج | الهدف | لمن هو مناسب؟ | النتائج المتوقعة |
|---|---|---|---|
| تعديل نمط الحياة (إنقاص الوزن) | تقليل الحمل على المفصل، إبطاء التدهور | جميع المرضى، خاصة ذوي الوزن الزائد. | فعال جدًا في تخفيف الألم وتحسين الوظيفة. |
| العلاج الطبيعي والتمارين | تقوية العضلات، تحسين الحركة، تقليل الألم. | جميع المرضى وفي جميع المراحل. | تحسن كبير في القوة والاستقرار والألم على المدى الطويل. |
| الأدوية (فموية/موضعية) | السيطرة على الألم والالتهاب. | المرضى الذين يعانون من ألم يؤثر على حياتهم. | تخفيف مؤقت للأعراض، لا يوقف تقدم المرض. |
| الحقن داخل المفصل | تخفيف الألم والالتهاب بشكل مركز. | المرضى الذين لم يستجيبوا للأدوية الفموية أو يعانون من تورم. | تخفيف مؤقت للأعراض (أسابيع إلى أشهر). |
| الجراحة (استبدال المفصل) | إزالة الألم واستعادة الوظيفة بشكل دائم. | المرضى الذين يعانون من خشونة متقدمة وألم شديد فشلت معه كل العلاجات الأخرى. | نتائج ممتازة في تخفيف الألم وتحسين جودة الحياة. |
تجربتي مع خشونة الركبة
لفهم تأثير خشونة الركبة بشكل أعمق، من المفيد أن نتخيل بعض السيناريوهات الشائعة التي يمر بها المرضى. هذه القصص ليست تجارب حقيقية لأشخاص محددين، بل هي تجميع لخبرات شائعة تساعد في توضيح الصورة بشكل إنساني وواقعي.
تجربة شائعة: بداية الألم مع صعود السلم أو الوقوف لفترات طويلة
سارة، سيدة في أوائل الخمسينات، تعمل موظفة استقبال وتقضي معظم يومها جالسة خلف مكتبها، ولكنها تضطر للوقوف والتحرك بشكل متكرر. بدأت تلاحظ ألمًا خفيفًا ومزعجًا في ركبتها اليمنى، خاصة عند صعود الدرج إلى شقتها في الطابق الثاني. في البداية، تجاهلت الأمر واعتبرته مجرد إرهاق. لكن الألم بدأ يظهر أيضًا بعد يوم طويل من التسوق أو الوقوف في المطبخ. ثم لاحظت شعورًا بالتيبس في ركبتها صباحًا، يستغرق بضع دقائق “لتلين” قبل أن تتمكن من المشي بشكل طبيعي. هذه الأعراض المبكرة، التي تبدو بسيطة، هي غالبًا أول إشارة يرسلها الجسم بأن الغضروف بدأ يعاني، وهي تمثل المرحلة التي يكون فيها التدخل المبكر عبر تعديل نمط الحياة والعلاج الطبيعي هو الأكثر فعالية.
تجربة شائعة: تحسن الأعراض بعد إنقاص الوزن والالتزام بالعلاج الطبيعي
أحمد، رجل في الستين من عمره، كان يعاني من زيادة في الوزن لسنوات عديدة. تم تشخيص إصابته بخشونة متوسطة في الركبتين، وكان الألم يحد من قدرته على المشي مع أحفاده أو ممارسة هوايته في البستنة. نصحه الطبيب بأن إنقاص الوزن هو أهم خطوة يمكنه اتخاذها. في البداية، كان الأمر صعبًا ومحبطًا، لكنه بدأ ببطء في تغيير نظامه الغذائي والتحق ببرنامج علاج طبيعي. علمه المعالج تمارين لتقوية عضلات الفخذين والوركين، بالإضافة إلى تمارين في الماء لتقليل الضغط على ركبتيه. خلال ستة أشهر، تمكن أحمد من فقدان 10 كيلوجرامات. لاحظ فرقًا هائلاً، ليس فقط في ملابسه، بل في ركبتيه أيضًا. قل الألم بشكل ملحوظ، وزاد مدى حركته، وأصبح قادرًا على المشي لمسافات أطول دون الحاجة للراحة. قصة أحمد تجسد قوة وأهمية العلاجات التحفظية، وتوضح كيف يمكن للمريض أن يلعب دورًا فعالًا في إدارة حالته.
تجربة شائعة: استمرار الألم عند إهمال العلاج المبكر
خالد، رياضي سابق في أواخر الأربعينات، تعرض لإصابة في الغضروف الهلالي في ركبته أثناء لعب كرة القدم في شبابه. خضع لعملية جراحية بسيطة في ذلك الوقت، لكنه لم يلتزم ببرنامج إعادة التأهيل بشكل كامل وعاد إلى نشاطه بسرعة. على مر السنين، كان يشعر بألم متقطع وطقطقة في ركبته، لكنه كان يتحمله. مع مرور الوقت، أصبح الألم أكثر استمرارية وشدة، وبدأ يجد صعوبة حتى في المشي لمسافات قصيرة. أظهرت الأشعة السينية الجديدة وجود خشونة متقدمة في الجزء الذي تعرض للإصابة. حالة خالد هي مثال كلاسيكي “لالتهاب المفاصل ما بعد الصدمة”. وهي تسلط الضوء على كيف أن إهمال الأعراض الأولية أو عدم إكمال العلاج بشكل صحيح يمكن أن يؤدي إلى تفاقم سريع للحالة، وقد يجعل الخيارات العلاجية المستقبلية أكثر تعقيدًا، وربما يقود بشكل أسرع نحو الحاجة إلى جراحة استبدال المفصل.
تنويه: هذه القصص ليست تجارب حقيقية لأشخاص محددين، بل هي تجميع لخبرات شائعة تساعد في توضيح الصورة.
الوقاية من خشونة الركبة
على الرغم من أن بعض عوامل الخطر مثل العمر والوراثة لا يمكن تغييرها، إلا أن هناك العديد من الخطوات العملية التي يمكن اتخاذها لتقليل خطر الإصابة بخشونة الركبة أو إبطاء تقدمها إذا كانت قد بدأت بالفعل. الوقاية هي دائمًا أفضل من العلاج.
الحفاظ على وزن صحي
هذه هي النصيحة الوقائية الأهم على الإطلاق. كما ذكرنا سابقًا، كل كيلوجرام إضافي يضع ضغطًا هائلاً على ركبتيك. الحفاظ على مؤشر كتلة جسم صحي (بين 18.5 و 24.9) هو أفضل استثمار يمكنك القيام به لصحة مفاصلك على المدى الطويل. النظام الغذائي المتوازن والتحكم في حجم الحصص هما المفتاح لتحقيق والحفاظ على وزن صحي.
ممارسة تمارين تقوية العضلات بانتظام
العضلات القوية، وخاصة عضلات الفخذين (الأمامية والخلفية) وعضلات الورك، تعمل كنظام دعم طبيعي لمفصل الركبة. إنها تمتص جزءًا كبيرًا من الصدمات التي تتعرض لها الركبة أثناء المشي والأنشطة الأخرى، مما يقلل العبء على الغضروف. يجب أن يتضمن روتينك الرياضي تمارين مقاومة مرتين إلى ثلاث مرات في الأسبوع، مع التركيز على هذه المجموعات العضلية.
تجنب الإجهاد المفرط للمفصل
في حين أن التمارين مهمة، فإن الإفراط فيها أو ممارسة الأنشطة عالية التأثير بشكل مفرط يمكن أن يكون له تأثير سلبي. استمع إلى جسدك. إذا شعرت بألم في ركبتك أثناء أو بعد نشاط معين، فقد يكون ذلك علامة على أنك بحاجة إلى تقليل شدة النشاط أو مدته، أو تغييره بنشاط آخر أقل إجهادًا. مبدأ “التدرج” مهم جدًا عند بدء أي برنامج رياضي جديد.
اختيار الأحذية المناسبة
تلعب الأحذية دورًا في كيفية توزيع القوة عبر ساقيك وركبتيك. ارتداء أحذية مريحة، مناسبة لحجم قدمك، وتوفر دعمًا جيدًا لقوس القدم ونعلًا يمتص الصدمات، يمكن أن يقلل من الإجهاد على مفاصل الركبة. تجنب ارتداء الكعب العالي لفترات طويلة لأنه يغير من ميكانيكا الجسم ويزيد الضغط على مقدمة الركبة.
علاج الإصابات مبكرًا
إذا تعرضت لإصابة في الركبة، مثل التواء أو تمزق في الأربطة أو الغضروف، فمن الأهمية بمكان الحصول على تشخيص وعلاج مناسبين. لا تهمل الإصابة أو تحاول “تحمل الألم”. الالتزام الكامل ببرنامج إعادة التأهيل والعلاج الطبيعي بعد الإصابة يساعد على استعادة القوة والاستقرار الكامل للمفصل، مما يقلل بشكل كبير من خطر الإصابة بخشونة ما بعد الصدمة في المستقبل.
نصائح عملية لكل فئة
تختلف احتياجات ونصائح الوقاية والعناية بالركبة باختلاف المرحلة العمرية والجنس والحالة الصحية. إليك بعض النصائح المخصصة:
نصائح للرجال
- لا تهمل الإحماء: قبل ممارسة الرياضة، تأكد من القيام بتمارين إحماء كافية لتجهيز العضلات والمفاصل.
- ركز على الأسلوب الصحيح: عند رفع الأثقال أو ممارسة التمارين، تأكد من أن أسلوبك صحيح لتجنب وضع ضغط غير ضروري على الركبتين.
- استمع للإصابات القديمة: إذا كان لديك تاريخ من الإصابات في الركبة، كن حذرًا بشكل خاص مع الأنشطة عالية التأثير واستشر متخصصًا لوضع برنامج وقائي.
نصائح للنساء
- بناء العضلات: ركزي على تمارين القوة لبناء العضلات حول الركبة والورك. هذا مهم بشكل خاص لمواجهة الميل الطبيعي لضعف العضلات.
- صحة العظام: بعد انقطاع الطمث، اهتمي بصحة عظامك من خلال الحصول على كمية كافية من الكالسيوم و فيتامين د، حيث أن هشاشة العظام يمكن أن تؤثر على صحة المفصل.
- الأحذية الذكية: قللي من ارتداء الأحذية ذات الكعب العالي، واحتفظي بها للمناسبات الخاصة فقط.
نصائح للحامل
- تمارين آمنة: استمري في ممارسة التمارين منخفضة التأثير المعتمدة من طبيبك، مثل السباحة والمشي، للحفاظ على قوة العضلات والتحكم في زيادة الوزن.
- وضعية الجسم: انتبهي لوضعية جسمك أثناء الجلوس والوقوف لتجنب إجهاد الظهر والركبتين.
- الراحة: ارفعي قدميك وساقيك عند الجلوس للراحة لتقليل التورم.
نصائح للأطفال
- تشجيع اللعب المتنوع: شجع الأطفال على ممارسة مجموعة متنوعة من الأنشطة الرياضية بدلاً من التخصص في رياضة واحدة في سن مبكرة جدًا، لضمان نمو متوازن للعضلات والمفاصل.
- الوزن الصحي: غرس عادات الأكل الصحية والنشاط البدني منذ الصغر للوقاية من سمنة الطفولة، والتي تعتبر عامل خطر كبير لمشاكل المفاصل في المستقبل.
نصائح للرضع
في هذه المرحلة، تقع المسؤولية بالكامل على الوالدين. الاهتمام يتركز على مراقبة النمو الطبيعي. يجب استشارة طبيب الأطفال عند ملاحظة أي شيء غير طبيعي في شكل ساقي الرضيع، أو طريقة حركته، أو بكاء مستمر عند تحريك مفصل معين.
نصائح لكبار السن
- البقاء نشيطًا بأمان: الحركة ضرورية لصحة المفاصل. اختر أنشطة آمنة مثل المشي البطيء، أو التاي تشي، أو التمارين في الماء.
- الوقاية من السقوط: اجعل منزلك آمنًا عن طريق إزالة العوائق، استخدام إضاءة جيدة، وتركيب مقابض في الحمام. السقوط يمكن أن يسبب كسورًا ويفاقم مشاكل الركبة.
- لا تخف من الأدوات المساعدة: استخدام العكاز أو المشاية ليس علامة ضعف، بل هو أداة ذكية للحفاظ على استقلاليتك وأمانك.
الأسئلة الشائعة حول اسباب خشونة الركبة
هنا نجيب على بعض الأسئلة الأكثر شيوعًا التي تدور في أذهان الكثيرين حول خشونة الركبة وأسبابها.
هل خشونة الركبة مرض مزمن؟
نعم، خشونة الركبة هي حالة مزمنة وتنكسية، مما يعني أنها تتطور بمرور الوقت ولا يوجد لها شفاء تام بمعنى عودة الغضروف إلى حالته الأصلية. ومع ذلك، هذا لا يعني أن المصير هو الألم والعجز. من خلال الإدارة الصحيحة والعلاج المناسب، يمكن لمعظم المرضى السيطرة على الأعراض بشكل فعال، وإبطاء تقدم المرض، والحفاظ على نمط حياة نشط وجودة حياة عالية لسنوات عديدة.
هل يمكن علاج خشونة الركبة بدون جراحة؟
نعم، بالتأكيد. الغالبية العظمى من حالات خشونة الركبة، خاصة في المراحل المبكرة والمتوسطة، يمكن إدارتها بنجاح كبير بدون جراحة. العلاجات التحفظية مثل إنقاص الوزن، العلاج الطبيعي لتقوية العضلات، تعديل النشاط، الأدوية، والحقن داخل المفصل، يمكن أن توفر تخفيفًا كبيرًا للألم وتحسنًا في الوظيفة لسنوات. الجراحة لا تصبح خيارًا إلا بعد فشل هذه العلاجات في توفير الراحة الكافية.
هل المشي مفيد أم مضر لخشونة الركبة؟
هذا سؤال شائع جدًا. الإجابة هي: المشي باعتدال وبطريقة صحيحة مفيد جدًا لخشونة الركبة. الحركة تساعد على تغذية الغضروف، تقوية العضلات المحيطة بالركبة، والحفاظ على مرونة المفصل. ومع ذلك، يجب أن يكون المشي على أسطح مستوية وارتداء أحذية داعمة. يجب تجنب المشي لمسافات طويلة جدًا أو على أرض غير مستوية تسبب الألم. القاعدة الذهبية هي “استمع لجسدك”. إذا كان المشي يسبب ألمًا خفيفًا يزول بسرعة، فهذا مقبول. أما إذا سبب ألمًا شديدًا أو تورمًا، فيجب تقليل المسافة أو التوقف.
هل زيادة الوزن تسبب خشونة الركبة؟
نعم، وبشكل مؤكد. زيادة الوزن هي واحدة من أقوى اسباب خشونة الركبة التي يمكن الوقاية منها وتعديلها. كما ذكرنا، الوزن الزائد لا يزيد فقط من الضغط الميكانيكي على الغضروف، بل يساهم أيضًا في زيادة الالتهاب في الجسم كله من خلال المواد التي تفرزها الخلايا الدهنية. العلاقة بين زيادة الوزن وخشونة الركبة قوية جدًا ومثبتة علميًا.
متى تحتاج خشونة الركبة إلى تدخل جراحي؟
الحاجة إلى الجراحة تعتمد على “جودة حياة” المريض أكثر من اعتمادها على صورة الأشعة وحدها. يتم التفكير في الجراحة عندما يكون الألم شديدًا ومستمرًا، لا يستجيب للعلاجات الأخرى، ويحد بشكل كبير من قدرة المريض على أداء الأنشطة اليومية الأساسية (مثل المشي، صعود الدرج، وحتى النوم). القرار النهائي هو قرار مشترك بينك وبين جراح العظام بعد استعراض جميع الخيارات.
هل العلاج الطبيعي فعال في جميع الحالات؟
العلاج الطبيعي هو جزء أساسي وفعال جدًا من خطة علاج خشونة الركبة في جميع المراحل تقريبًا. حتى في الحالات المتقدمة جدًا التي تنتظر الجراحة، يساعد العلاج الطبيعي في الحفاظ على القوة ومدى الحركة، مما يجعل التعافي بعد الجراحة أسهل وأسرع. الفائدة الأكبر تكون في الحالات الخفيفة إلى المتوسطة، حيث يمكن لبرنامج تقوية جيد أن يغير مسار المرض بشكل كبير.
هل يمكن الوقاية من خشونة الركبة نهائيًا؟
لا يمكن ضمان الوقاية بنسبة 100%، خاصة مع وجود عوامل لا يمكن السيطرة عليها مثل الوراثة والتقدم في العمر. ولكن، من خلال التحكم في العوامل القابلة للتعديل مثل الحفاظ على وزن صحي، ممارسة الرياضة بانتظام لتقوية العضلات، تجنب الإصابات، وعلاجها بشكل صحيح في حال حدوثها، يمكنك تقليل خطر الإصابة بشكل كبير جدًا أو تأخير ظهورها لسنوات عديدة.
هل خشونة الركبة تصيب الشباب؟
نعم، على الرغم من أنها أقل شيوعًا، يمكن أن تصيب خشونة الركبة الشباب. تُعرف هذه الحالة بـ “خشونة الركبة المبكرة”. أبرز اسباب خشونة الركبة عند الشباب هي الإصابات الرياضية الخطيرة (مثل قطع الرباط الصليبي)، التشوهات الخلقية في المفصل، أو الأمراض الالتهابية. السمنة المفرطة في سن مبكرة هي أيضًا عامل خطر متزايد.
ما أفضل تمارين لخشونة الركبة؟
أفضل التمارين هي تلك التي تقوي العضلات دون إجهاد المفصل. وتشمل:
- التمارين منخفضة التأثير: السباحة، الأيروبيك المائي، ركوب الدراجات.
- تمارين التقوية: مثل تمرين رفع الساق المستقيمة، تمرين ضغط الوسادة بين الركبتين، وتمارين تقوية عضلات الورك.
- تمارين الإطالة: لإطالة عضلات الفخذ الأمامية والخلفية وعضلات الساق.
يجب استشارة أخصائي علاج طبيعي لوضع برنامج تمارين مخصص وآمن لحالتك.
خلاصة اسباب خشونة الركبة وأهم النصائح الطبية
في الختام، يمكننا تلخيص رحلتنا مع خشونة الركبة في نقاط بسيطة وواضحة. خشونة الركبة ليست مجرد “تآكل” ناتج عن التقدم في العمر، بل هي نتيجة تفاعل معقد بين اسباب خشونة الركبة المتعددة، بما في ذلك الوزن، والإصابات، والوراثة، وقوة العضلات. الألم، التيبس، وصوت الطقطقة هي رسائل يرسلها جسدك بأن مفصلك بحاجة إلى العناية.
الخبر السار هو أنك تمتلك القدرة على التأثير بشكل كبير على مسار هذا المرض. إنقاص الوزن هو أقوى سلاح في ترسانتك. تقوية العضلات من خلال العلاج الطبيعي هي درعك الواقي. اختيار الأنشطة المناسبة هو استراتيجيتك الذكية للحفاظ على الحركة. تذكر دائمًا أن العلاج رحلة تبدأ بالخطوات التحفظية البسيطة، ولا تصل إلى الجراحة إلا كملاذ أخير. لا تهمل الأعراض المبكرة، واستشر طبيبك لوضع خطة علاجية تناسبك، لأن فهمك لحالتك والتزامك بالعلاج هما مفتاح العودة إلى حياة نشطة ومريحة.
ماذا تقول الإرشادات الطبية الحديثة؟
تشير الإرشادات الصادرة عن منظمات طبية عالمية مثل الكلية الأمريكية لأمراض الروماتيزم ومؤسسة التهاب المفاصل إلى أن الإدارة الفعالة لخشونة الركبة يجب أن تكون شاملة ومتعددة الجوانب. تؤكد هذه الإرشادات بقوة على أن العلاجات غير الدوائية هي خط الدفاع الأول والأساسي، وعلى رأسها برامج التمارين العلاجية (بما في ذلك التمارين الهوائية، وتمارين القوة، والتمارين المائية) وإدارة الوزن للمرضى الذين يعانون من زيادة الوزن أو السمنة. كما توصي باستخدام مضادات الالتهاب غير الستيرويدية الموضعية كخيار أولي قبل اللجوء إلى الأدوية الفموية لتقليل المخاطر الجهازية. وتوضح الإرشادات أن التدخلات الجراحية، مثل استبدال المفصل، يجب أن تُحجز للحالات الشديدة التي لم تستجب بشكل كافٍ للعلاجات التحفظية الشاملة وتؤثر بشكل كبير على جودة الحياة.
المراجع العلمية
- Osteoarthritis – Symptoms and causes – Mayo Clinichttps://www.mayoclinic.org/diseases-conditions/osteoarthritis/symptoms-causes/syc-20351925
- Osteoarthritis – National Health Service (NHS)https://www.nhs.uk/conditions/osteoarthritis/
- Osteoarthritis – World Health Organization (WHO)https://www.who.int/news-room/fact-sheets/detail/osteoarthritis
- Knee Osteoarthritis: A Review of Treatment Options – NCBIhttps://www.ncbi.nlm.nih.gov/pmc/articles/PMC5028594/
- What Is Osteoarthritis? – Cleveland Clinichttps://my.clevelandclinic.org/health/diseases/5599-osteoarthritis
نصيحة طبية هامة
من المهم التأكيد على أن هذا المقال يقدم معلومات لأغراض التثقيف والتوعية الصحية فقط. المحتوى المذكور هنا، بما في ذلك اسباب خشونة الركبة، لا يجب اعتباره بديلاً بأي حال من الأحوال عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج. لا تتجاهل نصيحة طبيبك أو تتأخر في طلبها بسبب شيء قرأته هنا. استشر طبيبك أو مقدم الرعاية الصحية المؤهل دائمًا بشأن أي أسئلة قد تكون لديك بخصوص حالة طبية قبل البدء في أي علاج جديد. للمزيد حول إخلاء المسؤولية الطبية.
مراجعة طبية
تمت مراجعة هذا المقال بواسطة دكتور نرمين – طبيبة بشرية وكاتبة محتوى طبي معتمدة وكاتبة المحتوى في موقع دكتور نرمين. للمزيد من التفاصيل حول سياسة المراجعة الطبية.